Deux ans. Plus de 2 200 décès suspects. Des dizaines de milliers de vies bouleversées. Et pourtant, quand le ministre congolais de la Santé Samuel-Roger Kamba a déclaré la fin de l'épidémie de mpox comme urgence nationale le 2 avril 2026 à Kinshasa, l'information a fait à peine un bruit dans les rédactions françaises. Comme si une crise sanitaire qui a tué principalement des enfants africains méritait un traitement de footnote, pas de une. Retour sur la pire épidémie de mpox de l'histoire, celle que le monde a choisi d'ignorer.
Bilan de l'épidémie de mpox en RDC
Des chiffres qui défient l'entendement
Les chiffres finissent par se confondre tellement ils sont vertigineux. Entre la première semaine de 2024 et la semaine 26 de 2025, la RDC a enregistré 96 128 cas suspects de mpox, dont 8 525 confirmés en laboratoire, et 1 877 décès avec un taux de létalité frôlant les 2 %. Des données qui ne comptabilisent que la phase la plus intense de l'épidémie et qui, rapportées à la totalité des deux années de crise, portent le bilan à plus de 2 200 décès suspects. Vingt-six provinces sur vingt-six ont été touchées. Pas une seule région du pays n'a été épargnée.
Un bond sans précédent par rapport aux décennies précédentes
Pour mesurer l'ampleur du désastre, il faut regarder les décennies précédentes. Entre 2010 et 2023, on dénombrait environ 60 000 cas de mpox en RDC. En un an et demi, l'épidémie de 2024-2025 a presque doublé ce bilan cumulé. L'incidence a encore bondi de 160 % entre 2023 et 2024 par rapport à l'année précédente. Autrement dit, le virus n'a pas simplement persisté : il a accéléré, muté, trouvé de nouvelles voies de transmission et exploité chaque faille d'un système de santé exsangue.
Un virus qui a ignoré les frontières
L'épicentre se situait dans l'est du pays, une zone fracturée par des conflits armés où les déplacements de population, la promiscuité dans les camps et l'absence quasi totale d'infrastructures médicales ont créé un terrain idéal pour la propagation. Mais le virus n'est pas resté confiné à ces territoires. Il a remonté vers Kinshasa, la mégalopole de 17 millions d'habitants, avant de franchir les frontières vers le Rwanda, le Burundi, l'Ouganda, le Kenya, la Zambie. Des voyageurs l'ont emporté en Thaïlande, en Europe, sur le continent américain. Le mpox congolais est devenu un problème mondial. Le monde a regardé ailleurs.
Les enfants, premières victimes du mpox en Afrique
Une épidémie radicalement différente de celle de 2022
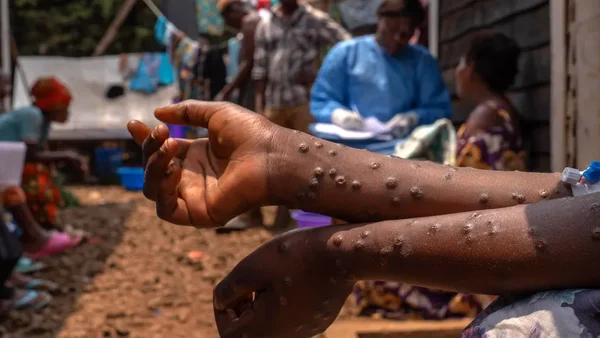
Le mpox en RDC n'a pas ressemblé à l'épidémie de 2022 en Europe. Là où les pays occidentaux observaient une transmission principalement sexuelle entre hommes adultes, le Congo vivait une tout autre réalité : plus de 60 % des cas notifiés concernaient des enfants de moins de 15 ans. Et plus de 90 % des décès dans certaines provinces touchaient cette même tranche d'âge. Ce décalage n'est pas une simple anomalie statistique. Il reflète les modes de transmission spécifiques à l'Afrique centrale, où le virus passe des animaux sauvages aux enfants qui jouent près des zones boisées.
Le quotidien des enfants face au virus
Le mpox est une maladie zoonotique, et en zone rurale congolaise, le contact avec le réservoir animal est quotidien. Les écureuils, les rongeurs et les petits mammifères forestiers portent le virus sans en mourir, mais le transmettent à ceux qui les croisent, les chassent ou partagent leur environnement. Les enfants, qui jouent dans ces zones, qui ramènent parfois des animaux morts ou blessés, se retrouvent en première ligne.
L'impact dépasse largement le cadre médical. Les cas confirmés ou suspects étaient systématiquement isolés, coupant les jeunes de leur milieu familial, scolaire et social. Des enfants se retrouvaient séparés de leurs parents, confinés dans des centres de soins surpeuplés ou à domicile sans suivi adéquat. L'école s'arrêtait. Les jeux avec les amis devenaient impossibles. Les séquelles psychologiques de cette rupture, ajoutées à la douleur physique des lésions et à la stigmatisation, laisseront des traces durables.
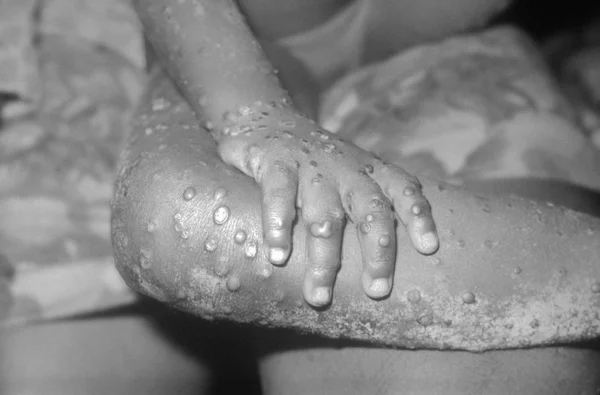
L'absence cruelle de traitement efficace
Il faut imaginer la scène : un enfant de quatre, cinq ou huit ans, couvert de lésions douloureuses sur tout le corps, isolé dans une pièce, sans comprendre pourquoi il ne peut plus voir ses camarades. Dans des provinces où aucun traitement fonctionnel contre le mpox n'était disponible, la médecine se résumait parfois à de la paracétamol et des pansements. Le tecovirimat, l'antiviral souvent évoqué comme traitement de référence, n'a montré aucune efficacité significative dans les essais cliniques conduits contre les clades I et II du virus. Autrement dit, il n'y avait pas de remède miracle. Juste de la survie, aléatoire et inégale.

Origine de l'épidémie : le cas de Kamituga
Un bar isolé au cœur de l'épicentre
L'histoire de cette épidémie commence dans un endroit improbable : un bar de Kamituga, ville minière isolée du Sud-Kivu. Fin septembre 2023, un homme de 33 ans, copropriétaire de l'établissement, développe des lésions génitales et de la fièvre. Son premier réflexe n'est pas l'hôpital — il consulte un médecin local qui lui fait une injection, puis un guérisseur traditionnel qui lui applique des onguents et pratique un lavement. Rien n'y fait. Les lésions envahissent son corps.
Ses proches le convainquent de rejoindre Bukavu. Six heures de route en conditions normales, le double pendant la saison des pluies quand la piste devient un bourbier impraticable. Là, un prélèvement confirme ce que personne n'attendait dans cette région : le mpox. Un rapport du ministère de la Santé publique désignera cet homme comme le cas index de l'épidémie. Il serait tombé malade après un séjour à Kisangani, à plusieurs provinces de là. La présence de lésions génitales suggère une transmission sexuelle, un mode de contamination alors inhabituel pour le clade I dans cette zone.
La dissémination incontrôlée à travers la région
Les conséquences de ce cas unique ont été dévastatrices. Sur 98 contacts identifiés avant son départ de Kamituga, onze ont développé des symptômes. Sept d'entre eux ont pris la fuite — vers Bukavu, Goma, le Rwanda voisin — disséminant le virus dans des zones densément peuplées avant même que quiconque ne comprenne ce qui se passait. En quelques mois, les cas apparaissent au Burundi, en Ouganda, au Kenya, en Zambie, puis sur d'autres continents. Le clade Ib, nouveau variant identifié dans l'est du pays, présentait un spectre de mutations lié à la transmission interhumaine, ce qui le distinguait des souches zoonotiques historiques.

Stigmatisation et rumeurs autour du patient zéro
Rencontré par le magazine Science alors qu'il avait souhaité garder l'anonymat, cet homme a décrit une infection d'une violence extrême, allant jusqu'à craindre la perte de ses organes génitaux. Il a d'abord cru à un sortilège, puis envisagé un lien avec une visite au zoo de Kisangani. Pire encore, il a été identifié et traîné sur les réseaux sociaux, accusé d'avoir importé la maladie à Kamituga. Il a fini par faire valoir qu'un enfant de Kamituga était également atteint au même moment et aurait pu être le véritable cas index. Quoi qu'il en soit, la stigmatisation des patients de mpox a pris des proportions destructrices en RDC, où elle se doublait de rumeurs, de méfiance envers les soignants et de refus de soins.
Couverture médiatique du mpox en France et en Europe
2022 : le mpox en une des chaînes d'info
Le contraste est saisissant. En mai 2022, quand quelques dizaines de cas de mpox clade IIb apparaissent en Europe et en Amérique du Nord, principalement chez des hommes ayant des rapports sexuels avec des hommes, les chaînes d'info en continu s'emparent du sujet. Les titres font la une pendant des semaines. La France lance une campagne de vaccination massive. Les réseaux sociaux s'enflamment. Au total, 91 788 cas confirmés seront déclarés dans 116 pays entre janvier 2022 et octobre 2023. En France, l'épidémie sera rapidement contrôlée, avec 41 cas recensés en 2023 puis un à quatre cas mensuels.
Le même virus, un traitement médiatique opposé
Pendant ce temps, à quelques milliers de kilomètres au sud, la RDC enregistrait des milliers de cas par mois, avec un taux de mortalité sans commune mesure. Et sur nos écrans, silence radio. Pas de plateaux spéciaux, pas de reportages en prime time, pas de campagnes de sensibilisation grand public. Le mpox congolais n'intéressait pas les algorithmes. Il ne concernait pas notre population. Ce traitement médiatique asymétrique n'est pas un simple accident éditorial. Il révèle une hiérarchie implicite des vies humaines dans l'information internationale.
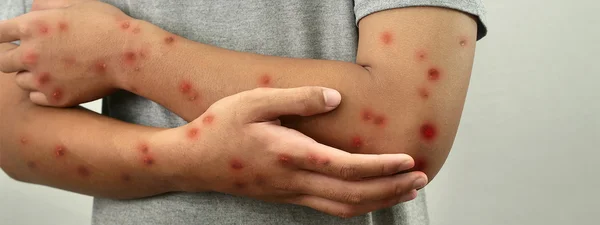
Une hiérarchie qui se reproduit à chaque crise
Une épidémie qui tue des enfants congolais dans des villages sans nom ne génère pas le même engagement émotionnel — ni le même trafic — qu'une maladie qui touche des jeunes urbains européens. Les rédactions le savent, les algorithmes le confirment, et le cycle se reproduit à chaque crise : Ebola, choléra, maintenant mpox. Pourtant, l'ironie est cruelle : c'est précisément cette indifférence qui a permis au virus de muter, de se propager et, finalement, de menacer à nouveau les pays qui l'avaient ignoré. Quand un variant transmissible sexuellement a été détecté en Suède à l'été 2024, les mêmes chaînes d'info ont retrouvé leur intérêt pour le sujet. Trop tard.
Vaccin mpox en Afrique : distribution et prix
Des stocks existants mais inaccessibles
La question centrale, c'est celle des vaccins. En septembre 2024, l'OMS a enfin préqualifié un premier vaccin contre le mpox, ouvrant théoriquement la voie à des livraisons dans les pays les plus touchés. En France et aux États-Unis, les stocks existaient depuis 2022. Des études menées à New York avaient démontré une efficacité supérieure à 75 % après deux doses, même avec des doses réduites administrées par voie intradermique. Plus de 155 000 New-Yorkais avaient été vaccinés. En RDC, les premières doses n'arriveront qu'avec des mois de retard, dans des quantités dérisoires.
Le prix d'un vaccin hors de portée
Le décalage entre les promesses et la réalité du terrain est proprement sidérant. L'initiative MpoxAct, censée coordonner la distribution de vaccins en Afrique centrale, s'est heurtée à des obstacles multiples : lenteur bureaucratique, négociations de prix interminables, logistique chaotique dans des zones sans routes accessibles. Surtout, le prix unitaire du vaccin, compris entre 60 et 141 dollars la dose, les rendait de toute façon inaccessibles pour la plupart des États africains sans subvention massive.
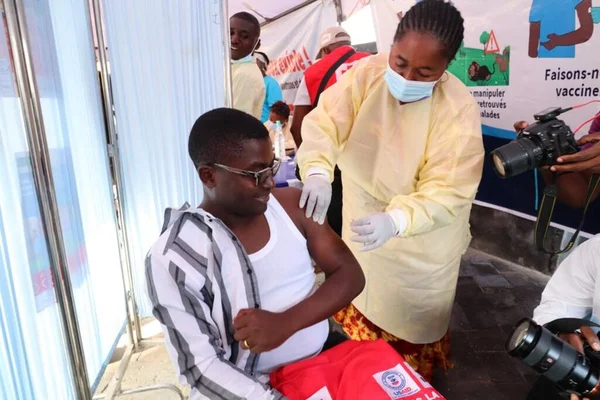
Le constat d'un apartheid vaccinal
Des chercheurs ont qualifié cette situation d'apartheid vaccinal. Le constat est sans appel : les pays à revenus élevés ont accumulé et stocké des vaccins plutôt que de les distribuer immédiatement en RDC. Gavi, l'alliance du vaccin, avait bien approuvé des mesures de riposte en juin 2024, mais le passage de la décision à l'injection dans le bras d'un Congolais a pris des mois — des mois pendant lesquels des enfants mouraient. Le système de santé congolais, l'un des plus fragiles d'Afrique, n'était pas en mesure de combler ce vide par lui-même.
Réponse des ONG et détection du mpox en RDC
Un système de santé sous pression constante
Agnese Comelli, responsable de la réponse mpox pour Médecins Sans Frontières à Goma, a souligné que le système de santé de la RDC, déjà l'un des plus fragiles d'Afrique, était mis à rude épreuve par ces épidémies de variole, et que les ressources restaient insuffisantes face à l'ampleur de la crise. Les organisations humanitaires déployées en RDC tirent un bilan qui n'a rien de triomphal. Oui, l'épidémie est officiellement terminée. Non, le système de santé congolais n'est pas sorti renforcé de cette épreuve. Les ONG comme MSF et ALIMA soulignent que la réponse a été perpétuellement en retard d'une guerre : on réagissait au dernier foyer quand trois autres apparaissaient ailleurs.

Le cauchemar logistique de la détection
La détection elle-même a été un enjeu majeur. Confirmer un cas de mpox nécessite un prélèvement, son acheminement vers un laboratoire capable de réaliser une PCR, puis l'analyse. En RDC, le circuit peut prendre des jours, voire des semaines. Dans l'intervalle, le patient continue de contaminer son entourage. Les tests rapides, abordables et fiables qui auraient fait la différence n'étaient pas disponibles en quantité suffisante. Le système de surveillance épidémiologique, essentiel pour contenir une épidémie, restait largement dépendant de réseaux de signalement informels et sous-équipés. Isoler les cas jusqu'à l'obtention de deux tests PCR négatifs, comme recommandé, relevait de l'impossible dans la plupart des zones rurales.
Un schéma de crise qui se répète à l'identique
Les leçons ne se résument pas à des problèmes logistiques. Elles touchent à la manière dont la communauté internationale conçoit la santé mondiale. Chaque nouvelle urgence reproduit le même schéma : alerte tardive, promesses généreuses, déploiement chaotique, retrait précipité une fois l'attention médiatique retombée. Le mpox n'a rien inventé. Il a simplement rendu ce mécanisme plus visible, et plus meurtrier. Les changements de comportements sexuels avaient davantage contribué à endiguer l'épidémie européenne de 2022 que la vaccination elle-même — une marge de manœuvre qui n'existait pas quand les victimes sont des enfants de cinq ans qui jouent dans la forêt.
Conséquences de l'épidémie pour la population congolaise
La levée progressive des restrictions
Que change concrètement la déclaration du 2 avril 2026 pour un Congolais qui a passé deux ans sous la menace du mpox ? La réponse est complexe. D'un côté, la fin du statut d'urgence nationale signifie la levée progressive des restrictions liées à l'épidémie. Les centres de soins dédiés peuvent être démantelés, les ressources réaffectées, la surveillance épidémiologique passer d'un régime de crise à un régime routinier. Les enfants isolés peuvent retrouver leurs familles, retourner à l'école, reprendre une vie sociale normale. Pour les soignants épuisés par des mois de travail sous pression, c'est un soulagement.
Des séquelles physiques et sociales persistantes
De l'autre, les séquelles sont bien réelles. Les patients guéris du mpox gardent souvent des cicatrices indélébiles, des douleurs chroniques, parfois des atteintes oculaires ou des lésions internes. Le stigma attaché à la maladie ne disparaît pas avec une déclaration ministérielle. Dans certaines communautés, avoir été infecté par le mpox reste une marque sociale qui complique le retour à la normale, l'accès à l'emploi ou le mariage. Les enfants qui ont été isolés pendant des semaines portent des marques psychologiques que les certificats de guérison n'effacent pas.
Un besoin psychosocial largement sous-estimé
Sur le plan psychologique, deux ans d'épidémie laissent des traces profondes. La peur constante de contamination, la mort d'enfants dans les familles voisines, la méfiance envers les institutions de santé et les rumeurs qui ont circulé pendant la crise — tout cela ne s'efface pas d'un coup de baguette. Les professionnels de santé mentale déployés en RDC soulignent que le besoin d'accompagnement psychosocial persiste bien après la fin officielle de l'épidémie. Mais là encore, les moyens manquent. Les fonds débloqués pour la réponse d'urgence se tarissent dès que le statut d'urgence est levé, laissant les communautés seules face à l'après-crise.
Risque de propagation du mpox vers l'Europe et la France
La fiction des frontières sanitaires
L'erreur la plus tenace dans le débat public sur les épidémies africaines, c'est de les considérer comme des problèmes lointains et circonscrits. Le mpox a démontré que cette frontière est fictive. Le virus identifié à Kamituga en septembre 2023 a atteint la Suède moins d'un an plus tard. Les variants mutés en Afrique centrale voyagent avec les mêmes avions que les touristes et les hommes d'affaires. Notre sécurité sanitaire en Europe est indissociable de celle de la RDC. Les infections asymptomatiques, la libération de virus infectieux avant l'apparition des symptômes et les superspreaders compliquent encore davantage les mesures de confinement dans un monde hyperconnecté.

Investir en amont plutôt que réagir en aval
Cela implique un changement de paradigme radical. La seule stratégie viable consiste à investir massivement dans les systèmes de santé des pays où les maladies émergent, à financer la surveillance épidémiologique en temps réel, à garantir un accès équitable aux vaccins et aux traitements — non pas par charité, mais par intérêt stratégique. Chaque jour perdu à Kamituga est un jour gagné pour le virus, et un risque supplémentaire pour Paris, New York ou Tokyo.
Les prochaines menaces déjà à l'horizon
Le mpox ne sera probablement pas la dernière épidémie à sortir d'Afrique centrale. D'autres pathogènes zoonotiques attendent leur tour, portés par la déforestation, le changement climatique et la pression sur les écosystèmes. La question n'est pas de savoir si un nouveau virus franchira les frontières, mais quand. Et la réponse que nous avons apportée au mpox congolais — deux ans de semi-indifférence, un apartheid vaccinal assumé, un déploiement humanitaire à la traîne — ne donne aucune raison d'être confiants. L'incidence du mpox clade I avait déjà été multipliée par vingt entre 1980 et 2007. Le signal d'alarme sonnait depuis des décennies. Personne n'a voulu l'entendre.
Conclusion
La fin de l'épidémie de mpox en RDC est une nouvelle que l'on accueille avec un soulagement teinté de honte. Soulagement parce que plus de 2 200 vies ont été fauchées et que la fin de la crise signifie la fin d'une souffrance immédiate pour des millions de Congolais. Honte parce que cette même crise aurait pu être considérablement atténuée si la communauté internationale avait agi avec la même urgence qu'elle déploie quand ses propres territoires sont menacés.
Le ministre Samuel-Roger Kamba a signé l'acte officiel de clôture le 2 avril 2026. Les caméras n'étaient pas là. Les réseaux sociaux n'ont pas trendé. Et c'est précisément le problème. Tant que les vies africaines ne généreront pas la même réaction émotionnelle, médiatique et politique que les vies occidentales, les épidémies continueront de suivre le même schéma mortel : émergence silencieuse, alerte tardive, réponse inégale, oubli rapide. Le mpox a été un test. Nous l'avons raté.