Vingt ans. C'est le temps qu'il a fallu à Guillaume pour apprivoiser une angoisse sourde, celle de voir chaque rapport sexuel se transformer en menace potentielle. Adolescent dans les années 1990, il a grandi avec l'épidémie de sida en toile de fond, imprégnant sa sexualité d'une peur viscérale du dépistage et d'une vigilance épuisante. Aujourd'hui âgé de 36 ans, ce responsable marketing vit une autre réalité depuis un an et demi : celle de la « PrEP ». Chaque matin, il avale un comprimé bleu composé d'antirétroviraux, alors même qu'il est séronégatif et en pleine santé. Ce geste simple a dissous deux décennies d'appréhension. Sa phrase résume cette transformation : « Aujourd'hui, si je n'étais pas sous PrEP, je serais déjà séropositif ». Ce témoignage humain nous permet d'entrer dans le vif du sujet : comprendre comment ce traitement médical a redéfini la prévention et libéré, pour beaucoup, la sexualité de ses vieux démons.
Une sexualité marquée par la peur de l'épidémie
Le parcours de Guillaume débute à Nantes, son adolescence coïncidant avec une période où l'infection par le VIH rimait avec sentence mortelle. Dans les années 1990, les campagnes de prévention étaient radicales, souvent anxiogènes, et associaient l'intimité à un danger mortel. Grandir dans ce climat a laissé une empreinte indélébile sur la construction psychique et sexuelle de toute une génération. Même en adoptant, comme Guillaume, une « hygiène de vie impeccable », la peur s'est ancrée profondément. Chaque rencontre pouvait basculer dans le drame, nourrissant une forme d'hypocondrie sociale où le plaisir était constamment éclipsé par le risque vital.
Le traumatisme collectif des années « sida »
Cette expérience individuelle reflète un traumatisme collectif majeur. Il ne s'agit pas simplement d'une phraséologie médicale, mais de la mémoire vive d'une époque où les services de maladie infectieuse étaient remplis de jeunes gens dont l'avenir était brisé net. Les messages de santé publique de l'époque, axés sur la peur et la culpabilisation, ont construit une représentation de la sexualité comme un champ de mines. Pour beaucoup d'hommes ayant des relations sexuelles avec des hommes (HSH) de cette génération, le préservatif n'était pas une simple protection, c'était une armure indispensable à la survie psychique.
De l'anxiété permanente à l'accès aux soins
Pendant deux décennies, Guillaume a oscillé entre désir et terreur, chaque doute exigeant un nouveau test de dépistage pour apaiser une angoisse qui revenait toujours. C'est ce poids énorme que la PrEP a permis de lever. L'accès à ce traitement ne signifie pas l'abandon de toute prudence, mais le passage d'une peur subie à une protection choisie et maîtrisée. C'est la fin d'une sexualité vécue en état d'alerte permanent, pour laisser place à une relation apaisée à l'autre et à son propre corps.
Devenir « prépeur » : le basculement vers une protection active
Le moment où Guillaume a décidé de prendre la PrEP marque un tournant décisif. Ce basculement ne s'est pas fait par hasard, mais par la volonté de reprendre le contrôle sur sa santé sexuelle. Être « prépeur », c'est accepter une médication préventive lourde mais salvatrice. Cela implique une discipline : un comprimé chaque matin, pris idéalement à heure fixe pour maintenir une concentration constante des molécules dans l'organisme. C'est un engagement quotidien qui replace la personne concernée au centre de son dispositif de prévention.
Un suivi médical comme gage de sécurité
Cette transition s'accompagne d'un encadrement médical strict, loin de l'automédication. La PrEP ne s'achète pas en rayon, elle se prescrit lors de consultations spécialisées, souvent dans des Centres de référence VIH (ou Cegidd). Ce cadre offre bien plus que la simple délivrance d'une ordonnance : il instaure un espace de parole où la sexualité peut être abordée sans jugement. C'est l'occasion de faire le point sur ses pratiques, ses risques et ses attentes, transformant la relation médecin-patient en un véritable partenariat de santé.
La fin de l'obsession du risque
Pour Guillaume et de nombreux autres utilisateurs, le changement est radical. L'obsession du dépistage s'estompe pour laisser place à une sérénité retrouvée. Savoir que l'on porte une protection biologique efficace contre le VIH permet de renouer avec le désir et l'intimité sans l'arrière-pensée fatale de la contamination. Ce n'est pas un laisser-aller irresponsable, mais une stratégie rationnelle qui permet de vivre sa sexualité de manière épanouie, en assumant sa part de risque et en la neutralisant par la science.

PrEP (prophylaxie pré-exposition) : définition et mécanisme d'action
La PrEP, ou prophylaxie pré-exposition, est une stratégie médicale qui consiste à utiliser un traitement antirétroviral par des personnes séronégatives pour prévenir l'infection par le VIH. Contrairement à un vaccin classique qui stimule le système immunitaire, la PrEP agit comme un bouclier chimique direct. Elle empêche le virus de se développer et de se fixer dans l'organisme dès son entrée, bloquant ainsi son cycle de réplication. L'Organisation Mondiale de la Santé (OMS) recommande son utilisation depuis septembre 2015 pour les personnes à risque substantiel. La France, pionnière en Europe, a autorisé et remboursé ce moyen de prévention dès 2016.
Truvada et génériques : le blocage enzymatique
Le médicament phare de cette stratégie est le Truvada (ou ses génériques), qui combine deux molécules : l'emtricitabine et le ténofovir disoproxil. Ces deux agents antirétroviraux agissent en synergie pour bloquer des enzymes clés dont le virus a besoin pour se multiplier : la transcriptase inverse. Initialement utilisé comme traitement curatif pour les personnes séropositives, ce médicament a prouvé son efficacité préventive, ouvrant la voie à une nouvelle ère de la prophylaxie. Michel Ohayon, du centre Le 190 à Paris, utilise d'ailleurs une image frappante : comparer la PrEP à la Malarone pour le paludisme, la définissant comme un médicament qui « joue le rôle d'un vaccin ».
PrEP, TPE et TasP : les distinctions essentielles
Il est crucial de ne pas confondre la PrEP avec d'autres stratégies médicales. Le TPE (Traitement Post-Exposition) est une urgence : une trithérapie prise dans les 48 heures suivant un risque avéré, durant un mois. Le TasP (Treatment as Prevention), quant à lui, concerne les personnes séropositives : sous traitement efficace avec une charge virale indétectable, elles ne transmettent pas le virus. La PrEP, elle, est réservée aux personnes séronégatives qui anticipent un risque. Ces trois approches forment un ensemble cohérent pour lutter contre l'épidémie à différents niveaux.
À qui s'adresse la PrEP : profils à risque et critères d'éligibilité
La PrEP n'est pas destinée à l'ensemble de la population, mais cible spécifiquement les personnes les plus exposées au risque de contamination. Elle s'adresse à celles qui ne peuvent ou ne veulent pas utiliser le préservatif de manière systématique, mais qui souhaitent se protéger activement. L'objectif n'est pas de stigmatiser des comportements, mais d'offrir une protection renforcée à ceux qui en ont le plus besoin, en complément d'autres méthodes de prévention.
Les populations prioritaires selon les autorités de santé
Les recommandations des autorités sanitaires (HAS, CNS) et internationales (OMS, EACS) identifient plusieurs groupes prioritaires. Cela inclut les hommes ayant des relations sexuelles avec d'autres hommes (HSH), les personnes transgenres, les travailleurs du sexe, les usagers de drogues injectables, ainsi que les personnes originaires de régions à forte prévalence (comme l'Afrique subsaharienne). Les couples sérodifférents, où l'un des partenaires est séropositif et l'autre non, constituent également un public clé pour ce type de protection.
La question de l'âge : 15 ans ou 18 ans ?
Une certaine confusion existe concernant l'âge minimum pour accéder à la PrEP. Si certaines structures comme AIDES évoquent un accès dès 15 ans, d'autres ressources mentionnent 18 ans. En réalité, la Haute Autorité de Santé recommande la PrEP pour les adolescents à partir de 15 ans fortement exposés, sous réserve de certaines conditions médicales et juridiques. Pour les mineurs, la situation peut nécessiter un accord parental ou une consultation spécifique en centre de planification. La meilleure approche reste de consulter un professionnel de santé pour évaluer sa situation personnelle, quel que soit son âge.
Efficacité réelle : les chiffres de l'étude Epi-Phare
L'efficacité de la PrEP n'est pas une hypothèse théorique, elle est prouvée par des données massives issues de la vie réelle. L'étude Epi-Phare, menée entre 2016 et 2020 par l'Assurance Maladie et l'ANSM, a suivi 46 706 hommes à haut risque. Les résultats publiés sont sans appel : la PrEP est une arme de dissuasion massive contre le virus, sous réserve d'une observance rigoureuse. Cette étude permet de nuancer le discours et de comprendre que la protection dépend étroitement de la régularité de la prise.
Le lien entre observance et protection
L'étude classe l'efficacité selon trois niveaux de consommation. Pour une consommation régulière, définie par l'utilisation de trois quarts à une boîte de Truvada par mois, l'efficacité atteint 93 %. Si la prise est discontinue mais sans arrêt total, l'efficacité reste élevée à 86 %. En revanche, en cas de faible consommation ou d'oubli fréquent, l'efficacité s'effondre à environ 18 %. Sur les 256 infections constatées durant l'étude, la grande majorité concernait des personnes ayant arrêté ou mal suivi leur traitement.
Zéro transmission en cas de suivi parfait
Le chiffre le plus rassurant pour les utilisateurs reste celui de la « zéro transmission » chez les patients observants. Toutes les études, confirmées par Sida Info Service, montrent qu'aucune contamination n'a eu lieu chez les personnes prenant le traitement correctement. Au centre Le 190 à Paris, où 457 personnes sont suivies, le constat est identique : aucune séroconversion n'a été enregistrée parmi les « prépeurs » fidèles. Cela démontre que lorsque le protocole est respecté, le risque de contracter le VIH devient statistiquement négligeable.
Les modes de prise : continue ou à la demande (Ipergay)
La France se distingue par son offre flexible, validant deux modalités de prise : la PrEP continue (quotidienne) et la PrEP à la demande (dite « à l'événementiel »). Le choix entre ces deux stratégies ne doit rien au hasard et dépend du type de rapports sexuels, de leur fréquence et de la capacité de chacun à planifier sa vie sexuelle. Cette flexibilité est l'un des atouts majeurs de l'accessibilité de la PrEP en France.
La prise quotidienne : une protection constante
La PrEP continue consiste à avaler un comprimé chaque jour, idéalement à la même heure. C'est le mode recommandé pour les personnes ayant une vie sexuelle active fréquente ou pour celles qui ont des rapports vaginaux. L'avantage principal est l'absence de planification : la protection est permanente. Il faut toutefois noter un délai d'action : une protection maximale nécessite 7 jours de prise continue pour les rapports anaux et 21 jours pour les rapports vaginaux.

Le protocole Ipergay : la gestion par évènement
La PrEP à la demande, validée par l'étude ANRS-Ipergay, est réservée aux rapports anaux. Elle nécessite une organisation précise. Le schéma se déroule en trois temps. D'abord, il faut prendre deux comprimés entre 2 et 24 heures avant le rapport. Ensuite, durant la période d'activité sexuelle, on prend un comprimé par jour (en respectant un intervalle de 24 h entre chaque prise). Enfin, après le dernier rapport, il est impératif d'avaler deux comprimés simultanément, 24 heures plus tard. Ce mode réduit la quantité de médicaments pris, mais exige une grande rigueur mentale.
Suivi médical et effets secondaires : ce qu'il faut savoir
Prendre la PrEP ne s'improvise pas. Cela implique un suivi médical trimestriel rigoureux, qui est bien plus qu'une simple formalité administrative. Ce suivi permet de s'assurer que le traitement est bien toléré par l'organisme, mais aussi de dépister d'éventuelles Infections Sexuellement Transmissibles (IST), contre lesquelles la PrEP ne protège pas. C'est un moment clé pour maintenir une santé sexuelle globale.
Les effets indésirables possibles
Comme tout médicament actif, la PrEP peut entraîner des effets secondaires. Heureusement, les plus fréquents (nausées, maux de tête, fatigue, ballonnements) sont bénins et disparaissent généralement après quelques semaines, le temps que le corps s'habitue aux molécules. Des effets plus rares, comme un impact sur la fonction rénale ou la densité osseuse, nécessitent une surveillance par des prises de sang régulières. Ces effets sont généralement réversibles à l'arrêt du traitement ou après un changement de molécule.
Le bilan trimestriel : rein, foie et IST
Lors de chaque consultation de suivi, un bilan complet est effectué. Cela inclut une prise de sang pour vérifier la créatinine (fonction rénale) et les transaminases (fonction hépatique). C'est aussi le moment de faire des dépistages systématiques des IST (gonococcie, chlamydia, syphilis, hépatites). Enfin, la consultation permet de mettre à jour les vaccinations, notamment contre les hépatites A et B. Ce suivi régulier offre un cadre sécurisant et permet de déceler toute anomalie précocement.
L'avenir de la PrEP : injections longue durée d'action
Si la pilule a révolutionné la prévention, l'avenir s'annonce encore plus simplifié avec l'arrivée des formes injectables à action prolongée. Ces nouvelles solutions répondent aux difficultés d'observance quotidienne et promettent une liberté accrue pour les usagers. Deux molécules majeures sont actuellement au centre de l'attention : le lénacapavir et le cabotégravir.
Le lénacapavir : une efficacité record de 99,9 %
Élu découverte scientifique de l'année 2024 par la revue Science, le lénacapavir représente une avancée technologique majeure. Ce médicament de « première classe » agit par un mécanisme unique en bloquant la capside virale. Les résultats des essais cliniques sont stupéfiants : ils montrent une réduction des infections à zéro chez les femmes pendant six mois avec une seule injection, et une efficacité de 99,9 % chez les personnes de genre divers ayant des rapports avec des hommes. Ces résultats surpassent largement ceux de la PrEP orale actuelle.
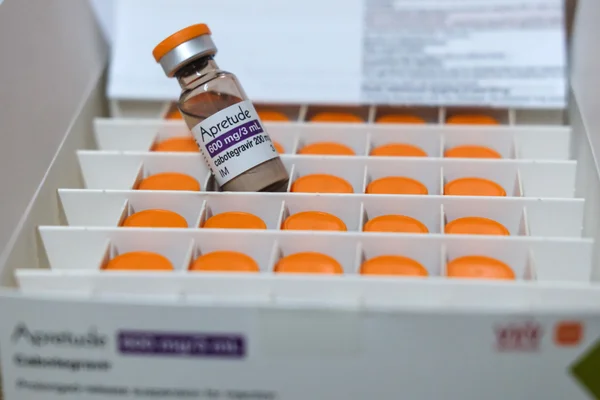
Apretude (cabotégravir) : l'injection tous les deux mois
Déjà disponible en France sous le nom d'Apretude, le cabotégravir (CAB-LA) est la première PrEP injectable approuvée. Elle nécessite une injection intramusculaire tous les deux mois. Approuvée par la FDA fin 2021, cette solution a été saluée par l'OMS pour son innocuité et sa supériorité parfois démontrée par rapport à la pilule orale, notamment pour les femmes dans les régions à forte prévalence où la routine quotidienne est difficile à tenir.
Prévenir les résistances : l'importance de l'arrêt encadré
L'un des points de vigilance avec ces injections de longue durée d'action concerne l'arrêt du traitement. Contrairement à la pilule, les molécules injectables restent longtemps dans le sang. Un arrêt brutal sans avis médical peut laisser des quantités de médicament insuffisantes pour protéger, mais suffisantes pour favoriser l'émergence d'un virus résistant. Il est donc impératif de ne jamais interrompre la PrEP, orale ou injectable, sans un accompagnement médical strict pour assurer une transition en toute sécurité.
Conclusion : une stratégie de prévention diversifiée et épanouissante
La PrEP a indéniablement changé la donne dans la lutte contre le VIH. Elle offre une protection biologique solide pour ceux qui en ont le plus besoin, permettant de vivre sa sexualité sans la peur paralysante de la contamination. Cependant, elle ne constitue pas un outil isolé et ne protège pas des autres IST. Elle s'inscrit pleinement dans une stratégie de prévention diversifiée, aux côtés du préservatif, du dépistage régulier et du TasP.
Aujourd'hui, en France, la PrEP est accessible et remboursée pour les personnes remplissant les critères d'exposition. Que ce soit sous forme orale ou injectable, elle représente une formidable opportunité de reprendre le contrôle sur sa santé sexuelle. Pour savoir si vous êtes éligible, ou simplement pour échanger sans jugement, n'hésitez pas à contacter des structures comme Sida Info Service ou AIDES. La prévention est un parcours qui se construit ensemble : informez-vous, testez-vous, et choisissez la stratégie qui vous convient le mieux pour vivre une vie sexuelle épanouie et sereine.