Imaginez un instant le scénario. Vous attendez un enfant, le bonheur est à son comble, mais lors d'une échographie de routine, le monde s'écroule. Les médecins découvrent une tumeur massive, potentiellement mortelle, située au niveau du cou du fœtus. Le pronostic est réservé, les options semblent limitées, et l'horloge tourne. C'est le cauchemar qu'a vécu Viviane, mais grâce à l'audace d'une équipe médicale du CHRU de Nancy et à une technologie de pointe, l'histoire a pris une tournure inédite. Pour la première fois dans l'histoire de la médecine, un nouveau-né a survécu à une tumeur vasculaire agressive grâce à un traitement administré directement in utero. Une prouesse qui nous propulse délibérément dans la médecine du futur.
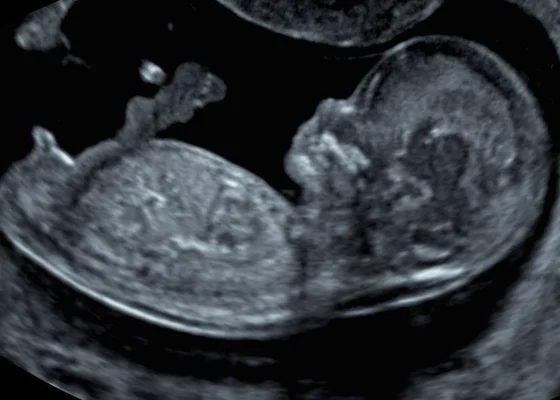
Le diagnostic qui change tout
L'histoire commence au cours du troisième trimestre de grossesse. Rien ne laissait présager un drame. Pourtant, lors d'une échographie de contrôle, la sage-femme remarque une anomalie. L'inquiétude monte d'un cran lorsqu'on oriente la future maman vers le professeur Edgar Montoya, chef du pôle femme-mère-enfant au groupe hospitalier régional Mulhouse Sud-Alsace. Les examens révèlent une tumeur de 9 à 10 centimètres au niveau de la tête et du cou du fœtus. C'est énorme, surtout pour un être aussi petit.
Une anomalie détectée à l'improviste
Lors de cette consultation décisive, l'échographiste ne tarde pas à alerter l'équipe médicale. La masse est non seulement volumineuse, mais elle semble aussi très vascularisée. Pour les parents, l'annonce est un choc violent. On passe en quelques secondes de l'insouciance d'une grossesse épanouie à la perspective d'un combat pour la vie de leur enfant à naître. Le scanner et l'IRM confirment rapidement la gravité de la situation : la croissance de la tumeur est rapide et menace l'intégrité physique du fœtus.
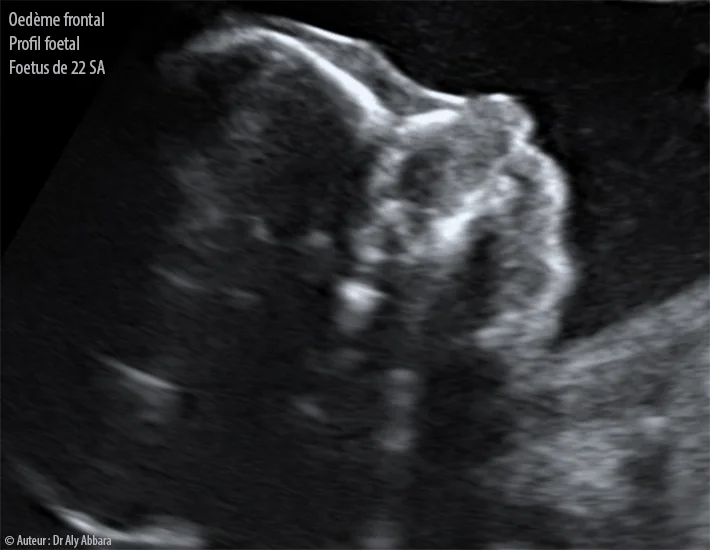
Le syndrome de Kasabach-Merritt
Le diagnostic tombe : il s'agit d'une tumeur vasculaire complexe, associée à ce que l'on appelle le syndrome de Kasabach-Merritt. C'est là que le terme technique cache une réalité terrifiante. Cette tumeur ne se contente pas d'occuper de l'espace ; elle agit comme une éponge géante qui « pompe » les plaquettes sanguines du fœtus. Sans ces plaquettes, la coagulation devient impossible. Le risque d'hémorragie interne massive est permanent, et la tumeur, par sa position, comprime également l'œsophage et les voies respiratoires. En somme, le bébé est littéralement étouffé et saigne à blanc.
Face à ce tableau clinique, les médecins sont habitués à des situations désespérées. Mais cette fois-ci, l'équipe du CHRU de Nancy ne s'avoue pas vaincue. Ils décident de tenter l'impossible : soigner le patient alors qu'il est encore dans l'utérus. C'est un peu comme si un mécanicien devait réparer le moteur d'une voiture pendant qu'elle roule à pleine vitesse sur l'autoroute. Le stress est à son comble pour les parents, à qui l'on annonce que les protocoles habituels ne suffiront pas.
Une opération de haute voltige
Le traitement choisi repose sur l'administration d'un médicament puissant, le sirolimus. Cependant, la difficulté n'est pas seulement de choisir le bon remède, mais de le délivrer. Pour traiter un fœtus, la méthode classique consiste à donner le médicament à la mère, en espérant qu'il traverse le placenta pour atteindre l'enfant. Mais dans ce cas précis, l'urgence et la précision requéraient une approche bien plus invasive et techniquement exigeante.
Le choix du traitement : le Sirolimus
Le sirolimus est un immunosuppresseur couramment utilisé pour prévenir les rejets de greffe, mais il possède des propriétés anti-angiogéniques, c'est-à-dire qu'il s'attaque à la formation des vaisseaux sanguins. Pour une tumeur vasculaire, c'est l'arme idéale. L'objectif est de « affamer » la tumeur en coupant son apport sanguin. Cependant, l'utilisation de ce médicament sur un fœtus n'avait jamais été tentée dans ce contexte précis. L'équipe médicale a dû peser les risques : les effets secondaires potentiels sur le développement de l'enfant face à la certitude d'une issue fatale sans intervention.
La ponction du cordon ombilical
Les médecins ont opté pour une procédure rare : l'injection intraveineuse directe par ponction du cordon ombilical. Imaginez la scène : sous guidage échographique, une aiguille extrêmement fine est introduite à travers la paroi abdominale de la mère, traverse l'utérus, et va se glisser délicatement dans un vaisseau du cordon ombilical. Un geste d'une précision microscopique. Si l'aiguille bouge de quelques millimètres, on peut toucher une artère fœtale et provoquer un arrêt cardiaque immédiat.
C'est une véritable intervention chirurgicale, mais sans ouvrir le corps. Le traitement est administré à la 32e semaine d'aménorrhée. À partir de ce moment, c'est une course contre la montre. Les équipes médicales surveillent la réaction de la tumeur jour après jour. Le médicament fait effet lentement, réduisant la vascularisation de la tumeur et permettant au taux de plaquettes de l'enfant de remonter. Chaque semaine est une victoire, chaque échographie un soulagement, jusqu'à l'accouchement prévu à terme.
Le mécanisme d'une maladie silencieuse
Pour comprendre l'ampleur de l'exploit, il faut décrypter le mécanisme de cette maladie. Le syndrome de Kasabach-Merritt n'est pas une simple tumeur ; c'est une anomalie vasculaire rare et redoutable qui touche principalement les nourrissons, mais ici, elle s'est déclarée avant même la naissance. Elle se caractérise par une tumeur (généralement un hémangiothérome) qui capture et détruit les plaquettes sanguines à un rythme effréné.
La consommation des plaquettes
Les plaquettes sont essentielles à la coagulation. Normalement, si vous vous coupez, elles s'agglutinent pour former un caillot et arrêter le saignement. Avec le syndrome de Kasabach-Merritt, la tumeur agit comme un piège : le sang y entre, mais les plaquettes y sont consommées. Le résultat est une thrombopénie sévère (manque de plaquettes) massive. Dans le cas d'Issa, le bébé, la tumeur était si volumineuse qu'elle occupait une part importante de la circulation sanguine fœtale. Sans intervention, la mort in utero était quasi certaine.
Les conséquences cardiaques et respiratoires
Pour le fœtus, les conséquences ne sont pas seulement hémorragiques. Pour alimenter cette masse tumorale gorgée de sang, le cœur du fœtus doit travailler bien plus fort que la normale. Cette surcharge cardiaque peut mener à une défaillance cardiaque anténatale. De plus, la localisation au niveau du cou comprime la trachée et l'œsophage, empêchant le fœtus de déglutir normalement le liquide amniotique et risquant une asphyxie à la naissance. Le succès du traitement repose donc sur l'administration du sirolimus, qui a montré une efficacité remarquable pour bloquer la prolifération des cellules vasculaires de la tumeur et soulager le cœur du fœtus.
Une naissance sous haute surveillance
Après des semaines d'angoisse et de traitement, le moment de l'accouchement arrive. C'est à la maternité de Hautepierre, à Strasbourg, que Viviane donne naissance à son petit garçon. L'accouchement se déroule par césarienne, une décision logique étant donné la localisation de la tumeur au niveau du cou et les risques de saignements. Il ne s'agit pas d'une naissance classique ; tout est orchestré comme une intervention militaire. Des anesthésistes, des néonatologues et des hématologues sont prêts à intervenir à la seconde près.
Le déroulement de la césarienne
L'organisation est millimétrée. Dès l'extraction du bébé, les équipes prennent le relais. La priorité est de sécuriser les voies aériennes, car la tumeur, bien que réduite, est toujours présente et peut gêner la respiration. Le bébé est immédiatement pris en charge par les réanimateurs avant même d'être présenté à ses parents. Les larmes de soulagement de la mère sont mêlées à l'attente fébrile du premier cri de l'enfant, le signal que tout va bien, ou du moins que le combat continue hors de l'utérus.

La gestion de l'urgence néonatale
À la naissance, le constat est mitigé mais encourageant. La tumeur est toujours présente, mais elle a considérablement réduit sa croissance et son activité. Cependant, comme prévu, le bébé présente un taux de plaquettes très faible. Il a besoin d'une transfusion de plaquettes en urgence pour stabiliser sa coagulation. C'est un moment critique où les compétences des équipes de réanimation néonatale font toute la différence. Contre toute attente, le bébé ne nécessite pas d'intubation immédiate. Il respire par ses propres moyens. C'est un signe fantastique qui prouve que la compression des voies aériennes a diminué grâce au traitement prénatal.
L'avis des parents : entre stress et soulagement
Derrière la performance médicale, il y a une famille qui a vécu l'enfer. Viviane a 34 ans. Lorsqu'on lui demande de raconter cette période, les mots manquent pour décrire l'intensité du stress. « Malgré sa tumeur, c'est un enfant normal, il mange bien, il grandit bien », raconte-t-elle avec soulagement quelques semaines après la naissance. Pour les parents, la décision de poursuivre la grossesse malgré un pronostic sombre a été un véritable saut dans l'inconnu.
Un saut dans l'inconnu
Ils avouent avoir été terrifiés, mais ils ont gardé espoir. « C'était très stressant, mais on a bien fait de garder espoir : il est là », confie la jeune maman. C'est une phrase qui résume à elle seule la résilience des parents confrontés à des diagnostics prénataux graves. Ils ont dû faire confiance à une équipe médicale qui proposait un protocole inédit, jamais testé auparavant dans le monde pour ce type de pathologie. Chaque rendez-vous médical était une source d'anxiété, chaque nouvelle un moment suspendu dans le temps.
La vie reprend son cours
Aujourd'hui, le petit Issa (prénom d'emprunt donné aux médias pour protéger la vie privée de la famille) a quelques mois et se porte à merveille. Il fait de beaux sourires, tient sa tête et s'alimente normalement. Voir leur enfant jouir d'une vie « normale » est la plus belle des revanches pour Viviane et son conjoint. Ils sont désormais les témoins privilégiés d'une avancée scientifique majeure, non pas en tant que patients passifs, mais comme acteurs centraux de cette success story médicale. Leur confiance a payé, offrant à Issa un futur que personne n'osait espérer il y a encore quelques mois.
La fœtomédecine : soigner avant de naître
Ce cas clinique exceptionnel n'est pas un fait divers isolé. Il s'inscrit dans une évolution profonde de la médecine périnatale : la fœtomédecine. Pendant longtemps, le fœtus était considéré comme un patient inaccessible, protégé par la barrière du placenta. Si une anomalie était détectée, les médecins ne pouvaient souvent que constater et attendre la naissance pour opérer. Aujourd'hui, cette frontière tombe.
De l'observation à l'intervention
La chirurgie et la thérapeutique fœtales permettent d'intervenir directement sur l'enfant à naître. On ne parle plus seulement de dépistage, mais de traitement curatif. À l'échelle mondiale, des équipes travaillent sur des pathologies variées. Aux États-Unis, par exemple, des centres comme le Children's Hospital of Philadelphia réalisent des opérations incroyables, comme l'ablation de tératomes sacrés (tumeurs à la base du coccyx) ou la correction de malformations pulmonaires sur le fœtus.
Le cas de Sophia, traitée au CHOP pour un tératome sacrococcygien, illustre bien cette avancée. Les médecins avaient dû surveiller la croissance de la tumeur semaine après semaine, prêts à opérer le fœtus si son cœur montrait des signes de défaillance. Ces expériences américaines ont pavé la voie aux interventions françaises, prouvant que la barrière de l'utérus n'est plus un obstacle infranchissable à la chirurgie salvatrice.
Vers la thérapie génique
Ce qui change avec le cas de Nancy et Mulhouse, c'est que l'on est passé de la chirurgie pure (ouverture de l'utérus pour opérer l'enfant) à la thérapeutique médicale ciblée. C'est moins invasif pour la mère et moins risqué pour le fœtus que la « chirurgie à ciel ouvert ». On commence à imaginer un futur où des maladies génétiques ou des anomalies graves pourront être corrigées par des médicaments ou des thérapies géniques (comme CRISPR) administrés directement dans la circulation fœtale, avant même que la maladie ne se déclare pleinement.
Des chercheurs de l'UCSF travaillent déjà activement sur ces thérapies géniques prénatales, promettant de guérir des maladies avant même la naissance. L'idée est de traiter l'enfant avant même que son système immunitaire ne soit mature, ce qui augmente les chances de succès et réduit les risques de rejet. Cela représente un changement de paradigme majeur : passer de la réparation à la prévention curative.
Les limites et les défis de l'in utéro
Si cette première mondiale est une source d'espoir immense, elle ne doit pas masquer les limites actuelles de ces technologies. Intervenir sur un fœtus reste une démarche extrêmement risquée. Chaque geste, qu'il s'agisse d'une ponction du cordon ou de l'administration d'un médicament puissant, comporte des dangers potentiels, notamment le déclenchement d'un accouchement prématuré ou la perte du fœtus.
Une expertise médicale rare
De plus, ces traitements nécessitent une logistique et une expertise rares. Ce ne sont pas tous les hôpitaux qui peuvent se targuer d'avoir une équipe multidisciplinaire capable de réagir si vite. Il faut des échographistes d'exception, des hématologues spécialisés, des obstétriciens rompus à la médecine fœtale et des néonatologues de haut niveau. Le cas du CHRU de Nancy le prouve : c'est une affaire de réseau et de collaboration entre hôpitaux (ici, Mulhouse pour le diagnostic, Nancy pour l'expertise technique et Strasbourg pour l'accouchement).
La prise en charge de pathologies comme les malformations kystiques adénomatoïdes du poumon (CCAM), comme ce fut le cas pour Elijah au CHOP, nécessite également une coordination parfaite entre les différents spécialistes. La croissance d'une masse pulmonaire peut pousser sur le cœur et l'œsophage, empêchant le fœtus d'avaler le liquide amniotique et mettant en danger la grossesse. Seuls des centres hautement spécialisés peuvent gérer de telles urgences complexes.
La dimension éthique et psychologique
Il y a aussi la question éthique et psychologique pour les parents. Accepter un traitement expérimental in utero demande une force de caractère et une confiance absolue dans le corps médical. Le dialogue entre les médecins et la famille est la clé de voûte de ces protocoles. Sans l'accord éclairé et la collaboration des parents, aucune de ces avancées ne serait possible. Les équipes doivent expliquer clairement les risques sans tuer l'espoir, un exercice d'équilibre délicat qui demande autant d'empathie que de savoir-faire technique.
Conclusion : une lueur d'espoir pour les cas désespérés
Pour conclure, cette histoire médicale extraordinaire est avant tout une leçon d'espoir. Elle nous rappelle que la science ne s'arrête jamais de repousser les limites du possible. Il y a encore quelques années, un diagnostic de tumeur vasculaire massive avec syndrome de Kasabach-Merritt chez un fœtus rimait avec une issue fatale. Aujourd'hui, grâce à l'audace de quelques médecins et à la confiance de parents courageux, la vie a triomphé.
Ce bébé, qui sourit aujourd'hui aux caméras, est la preuve vivante que la médecine prénatale n'est plus une science-fiction. C'est une réalité concrète, tangible, et elle sauve des vies. Bien sûr, des défis restent à relever, des risques demeurent, et chaque cas est unique. Mais voir un enfant naître en bonne santé après avoir traversé une telle épreuve donne un sens nouveau au métier de soignant. C'est la promesse que, parfois, la médecine peut véritablement accomplir des miracles, ou du moins, ce qui en tient lieu quand la science rencontre l'humanité.